FRÜHERKENNUNG
Demenz und Alzheimer: Statistiken, Früherkennung und Prävention

Geschrieben von
Nick Lenten

Überprüft von

Demenz ist keine einzelne Krankheit. Sie ist ein Sammelbegriff für eine Gruppe fortschreitender neurologischer Erkrankungen, die Gedächtnis, Denkvermögen und letztlich die Fähigkeit beeinträchtigen, den Alltag selbstständig zu bewältigen.Über 57 Millionen Menschen leben weltweit damit. Bis 2050 wird diese Zahl voraussichtlich auf 139 Millionen steigen.
Und doch bleiben 75% der Fälle weltweit undiagnostiziert. Schlimmer noch: 62% der Gesundheitsfachpersonen halten Demenz nach wie vor für einen normalen Teil des Alterns. Das ist sie nicht. Sie ist eine medizinische Erkrankung, die erkannt, behandelt und in vielen Fällen deutlich verzögert werden kann – besonders bei früher Erkennung.
Dieser Leitfaden behandelt die aktuellsten Demenz- und Alzheimer-Statistiken, die frühen Warnsignale, die Sie kennen sollten, und was die Präventivmedizin leisten kann, bevor Symptome auftreten.
Was ist der Unterschied zwischen Demenz und Alzheimer?
Diese Begriffe werden oft synonym verwendet. Die Unterscheidung ist klinisch relevant.
Demenz ist der übergeordnete Begriff für kognitiven Abbau, der schwer genug ist, um das tägliche Leben zu beeinträchtigen. Er umfasst viele Krankheiten und Ursachen.
Alzheimer ist die häufigste Ursache von Demenz und verantwortlich für 60–80 % aller Fälle. Es handelt sich um eine spezifische neurodegenerative Erkrankung, bei der sich Amyloid-Plaques und Tau-Fibrillen im Gehirn ansammeln und Nervenzellen fortschreitend zerstören.
Demenztypen und ihre Häufigkeit
Demenztyp | Anteil der Fälle | Hauptmerkmale |
|---|---|---|
Alzheimer | 60–80 % | Fortschreitender Gedächtnisverlust, Orientierungsstörungen, Sprachschwierigkeiten |
Vaskuläre Demenz | 15–20 % | Verursacht durch verminderte Durchblutung; tritt oft nach Schlaganfall auf |
Lewy-Körper-Demenz | 10–15 % | Visuelle Halluzinationen, Bewegungsstörungen, schwankende Kognition |
Frontotemporale Demenz (FTD) | 2–3 % | Persönlichkeits- und Verhaltensänderungen; 60 % der Fälle treten zwischen 45 und 60 Jahren auf |
Parkinson-Demenz | 2–3 % | Entwickelt sich bei 24–50 % der Parkinson-Patienten, typischerweise 10 Jahre nach Beginn der motorischen Symptome |
Mischdemenz | ~10 % | Zwei oder mehr Typen gleichzeitig; Autopsiestudien zeigen, dass 82 % der älteren Alzheimer-Patienten auch einen weiteren Demenztyp hatten |
Zu wissen, welcher Typ vorliegt, verändert Behandlung, Prognose und wie sich Familien vorbereiten. Es ist auch eines der stärksten Argumente für frühe diagnostische Bildgebung.
Wie erkennt man Demenz: frühe Anzeichen und Symptome
Die ersten Symptome sind leise. Leicht auf Stress, Müdigkeit oder normales Altern zurückzuführen. Zu wissen, worauf man achten muss, kann Jahre proaktiver Begleitung bedeuten statt einer Spätdiagnose mit wenigen Optionen.
Häufige frühe Warnsignale
Gedächtnisverlust, der den Alltag beeinträchtigt. Kürzlich Gelerntes vergessen, wichtige Termine verpassen oder dieselbe Frage wiederholt stellen.
Schwierigkeiten beim Planen oder Problemlösen. Ein Rezept, das Routine war. Rechnungen, die früher pünktlich bezahlt wurden.
Verwirrung bezüglich Zeit oder Ort. Den Überblick über Daten, Jahreszeiten verlieren oder nicht wissen, wie man an einen Ort gelangt ist.
Probleme mit visuellen und räumlichen Zusammenhängen. Schwierigkeiten beim Lesen, Abstandsschätzen oder Unterscheiden von Farben.
Neue Sprachprobleme. Schwierigkeiten, einem Gespräch zu folgen, mitten im Satz abbrechen, vertraute Gegenstände falsch benennen.
Dinge verlegen, ohne die Schritte zurückverfolgen zu können. Gegenstände an ungewöhnlichen Orten, ohne Erinnerung, wie sie dorthin kamen.
Nachlassendes oder schlechtes Urteilsvermögen. Besonders im Umgang mit Geld oder persönlicher Hygiene.
Rückzug von sozialen Aktivitäten. Hobbys aufgeben, Menschen meiden, sich von der Arbeit zurückziehen.
Veränderungen in Stimmung und Persönlichkeit. Angst, Misstrauen, Depression, Ängstlichkeit.
Schwierigkeiten bei vertrauten Aufgaben. Probleme beim Fahren einer bekannten Strecke, Verwalten eines Budgets, Erinnern der Regeln eines Lieblingsspiels.
Anzeichen von Demenz bei Männern
Die Kernsymptome sind geschlechtsunabhängig gleich, aber Männer zeigen sie anders, was die Diagnose verzögert. Männer werden eher reizbar und aggressiv als traurig oder zurückgezogen. Sie verlieren Initiative. Sie hören ohne Erklärung auf, sich mit Hobbys oder Menschen zu beschäftigen. Risikobereitschaft und eingeschränktes Urteilsvermögen sind oft ausgeprägter. Und sie wenden sich statistisch seltener mit kognitiven Bedenken an einen Arzt.
80 % der Bevölkerung berichten, sich Sorgen über eine Demenzerkrankung zu machen. Doch 25 % glauben, dass nichts dagegen getan werden kann. Diese Lücke zwischen Angst und Handeln ist genau der Bereich, in dem frühes Bewusstsein am meisten zählt.
Demenz-Statistiken: das globale und Schweizer Bild
Weltweit
Über 57 Millionen Menschen leben derzeit mit Demenz
139 Millionen Fälle werden bis 2050 prognostiziert
Alle 3 Sekunden eine neue Diagnose
60 % der aktuellen Fälle betreffen Länder mit niedrigem und mittlerem Einkommen, mit steigender Tendenz auf 71 % bis 2050
Schweiz
Die Schweiz steht vor einer wachsenden Belastung. Bis 2050 wird das Land voraussichtlich rund 33 Demenzfälle pro 1'000 Einwohner erreichen, eine der höheren Raten in Europa.
Prognostizierte Demenzraten pro 1'000 Einwohner, Europa (2050):
Land | Fälle pro 1'000 |
|---|---|
Italien | 43 |
Spanien | 41 |
Deutschland | 36 |
Frankreich | 34 |
Schweiz | 33 |
Niederlande | 33 |
Belgien | 31 |
Grossbritannien | 28 |
Trotz dieser Prognosen ist Demenz kein Bestandteil der Standard-Vorsorgeuntersuchung in der Schweiz (Grundversicherung). Eine kognitive Risikobewertung liegt ausserhalb dessen, was ein Hausarzttermin typischerweise abdeckt. Das ist die strukturelle Lücke, die proaktives Screening schliessen soll.
Sterblichkeit
Demenz ist weltweit die 7. häufigste Todesursache. Alzheimer-Todesfälle stiegen zwischen 2000 und 2019 um 145 % – in einem Zeitraum, in dem die Todesfälle durch Schlaganfall, Herzerkrankungen und HIV alle zurückgingen.
In Grossbritannien wurden 2022 über 74'000 Todesfälle der Demenz zugeschrieben: 11,3 % aller Todesfälle. Frauen sind überproportional betroffen und stellen die Mehrheit der Patienten sowie 70 % aller Demenz-Pflegenden.
Genetische und erbliche Risikofaktoren
Genetik beeinflusst das Alzheimer-Risiko, ist aber keineswegs determinierend. Die ApoE4-Variante ist der stärkste bekannte genetische Risikofaktor für spätmanifesten Alzheimer – das Tragen einer Kopie verdoppelt oder verdreifacht das Risiko etwa, zwei Kopien erhöhen es deutlich stärker –, aber viele Träger entwickeln nie die Krankheit, und viele Alzheimer-Patienten tragen keine Risikovariante. Ein vollständiger Überblick über den Zusammenhang zwischen Genetik und Alzheimer-Risiko ist beim National Institute on Aging verfügbar.
Eine kleine Untergruppe – etwa 5 % aller Alzheimer-Fälle – wird durch seltene Mutationen in den Genen APP, PSEN1 oder PSEN2 verursacht und führt zu familiärem Alzheimer (FAD). Diese Fälle treten tendenziell vor dem 65. Lebensjahr auf, manchmal bereits mit 30. Wenn ein Elternteil eine dieser Mutationen trägt, hat jedes Kind ein 50-%-Risiko, sie zu erben. Für Menschen mit starker Familiengeschichte von früh einsetzender Alzheimer-Erkrankung ist ein Gespräch mit einem Neurologen oder Genetiker der richtige erste Schritt – das liegt ausserhalb dessen, was Standard-Vorsorgescreenings abdecken.
Vaskuläre Demenz: die am besten vermeidbare Form
Vaskuläre Demenz ist der zweithäufigste Typ und macht 15–20 % der Fälle aus. Sie entwickelt sich, wenn die Durchblutung des Gehirns blockiert oder reduziert wird – durch einen Schlaganfall, eine Serie von Mini-Schlaganfällen (transitorische ischämische Attacken) oder die schleichende Verengung kleiner zerebraler Gefässe –, wodurch Zellen von Sauerstoff abgeschnitten werden und kumulative Schäden entstehen.
Anders als bei Alzheimer verläuft die vaskuläre Demenz stufenförmig: relativ stabile Phasen, unterbrochen von plötzlichen Verschlechterungsschüben, die jeweils einem vaskulären Ereignis entsprechen. Planen, Organisieren, Konzentration und Verarbeitungsgeschwindigkeit sind typischerweise die ersten betroffenen Funktionen.
Warum das für die Prävention wichtig ist
Vaskuläre Demenz wird fast ausschliesslich von denselben Risikofaktoren angetrieben wie Herz-Kreislauf-Erkrankungen: Bluthochdruck, hohes Cholesterin, Typ-2-Diabetes, Rauchen, Vorhofflimmern und Adipositas. Diese sind alle Jahre vor einer Hirnschädigung erkennbar. Sie sind alle modifizierbar. Das macht vaskuläre Demenz zum Typ, bei dem proaktives Screening den klarsten, direktesten Nutzen bringt: Bluthochdruck im mittleren Alter zu behandeln oder den Blutzucker zu kontrollieren, schützt nicht nur das Herz, sondern auch das Gehirn.
Die Analyse der Lancet Commission von 2024 schreibt einen erheblichen Anteil des Demenzrisikos vaskulären und metabolischen Faktoren zu, die über Jahrzehnte wirken. Das Zeitfenster für sinnvolle Intervention liegt nicht bei der Diagnose. Es liegt 10 oder 20 Jahre früher.
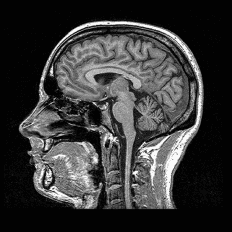
Was das Hirn-MRI zeigt
Ein hochauflösendes Hirn-MRI kann die strukturellen Zeichen vaskulärer Schäden erkennen, lange bevor kognitive Symptome auftreten:
Läsionen der weissen Substanz (Leukoaraiose): Areale vaskulärer Schädigung in der weissen Hirnsubstanz, stark assoziiert mit der Progression zur vaskulären Demenz
Stille Infarkte: kleine Schlaganfälle, die keine äusseren Symptome verursacht haben, aber nachweisbare Schäden hinterlassen – bei bis zu 20 % der Erwachsenen über 60 in Bildgebungsstudien vorhanden
Mikroblutungen: winzige zerebrovaskuläre Blutungen, die auf fragile Gefässwände und ein erhöhtes zukünftiges Schlaganfallrisiko hinweisen
Lakunäre Infarkte: kleine Schlaganfälle in tiefen Hirnregionen, oft durch eine durch Bluthochdruck bedingte Kleingefässerkrankung verursacht
Diese Veränderungen im mittleren Alter zu finden – bevor kumulative Schäden eine klinische Schwelle erreichen – ist genau der Zeitpunkt, an dem Intervention am wirksamsten ist. Ein einzelner Scan kann Menschen mit hohem vaskulärem Demenzrisiko ein Jahrzehnt oder mehr identifizieren, bevor Symptome sonst aufgetreten wären.
Lebenserwartung nach Diagnose
Die durchschnittliche Überlebenszeit nach einer vaskulären Demenz-Diagnose beträgt etwa 5 Jahre, mit einer Spanne von 1 bis über 10 Jahren. Die Prognose ist oft kürzer als bei Alzheimer, wegen der zugrundeliegenden kardiovaskulären Krankheitslast. Aber der Verlauf kann bedeutsam verändert werden: Aggressives kardiovaskuläres Management nach der Diagnose – Blutdruckkontrolle, Antikoagulation bei Vorhofflimmern, Cholesterin-Management, Rauchstopp – verlangsamt die Progression auf eine Weise, die vergleichbare Interventionen bei Alzheimer derzeit nicht erreichen.
Prävention: 45 % der Demenzfälle könnten verhindert oder verzögert werden
Bis zu 45 % der Demenzfälle hängen mit modifizierbaren Risikofaktoren zusammen (Lancet Commission 2024, aktualisiert von 40 % in 2020 nach neuen Erkenntnissen zu Sehverlust und hohem LDL-Cholesterin). Lebensstiländerungen und proaktive Überwachung können Ihr Risiko erheblich senken, selbst wenn Ihre Genetik gegen Sie arbeitet.
Modifizierbare Risikofaktoren
Risikofaktor | Präventionspotenzial | Massnahme |
|---|---|---|
Hörverlust (45–65 Jahre) | 8 % | Regelmässige Hörtests; Hörgeräte bei Bedarf |
Geringe kognitive Stimulation | 7 % | Lebenslanges Lernen, Sprachenlernen, kognitive Herausforderung |
Rauchen | 5 % | Rauchstopp in jedem Alter senkt das Risiko |
Schädel-Hirn-Trauma | 3 % | Schutzausrüstung; Sturzprävention |
Bewegungsmangel | Erheblich | Über 150 Minuten moderate Bewegung pro Woche |
Bluthochdruck (mittleres Alter) | Erheblich | Blutdrucküberwachung und -management |
Übermässiger Alkoholkonsum | Erheblich | Moderater oder kein Alkoholkonsum |
Adipositas (mittleres Alter) | Erheblich | Gesundes Gewicht halten |
Depression | Erheblich | Frühe Behandlung und fortlaufende Unterstützung |
Soziale Isolation | Erheblich | Aktives soziales und gesellschaftliches Engagement |
Luftverschmutzung | Erheblich | Exposition reduzieren, wo möglich |
Diabetes | Erheblich | Blutzuckerkontrolle, metabolisches Screening |
Die Gürtelrose-Impfung und das Demenzrisiko
Eine Studie von 2023 in Nature Medicine ergab, dass Menschen, die eine rekombinante Gürtelrose-Impfung erhalten hatten, in den Folgejahren eine niedrigere Demenzinzidenz aufwiesen. Die Studie nutzte ein natürliches Experiment in Wales – wo der ältere Zostavax-Impfstoff für Personen vor einem bestimmten Geburtsdatum verfügbar war, aber nicht danach –, um ein kausales Design anzunähern. Die Ergebnisse sind interessant, aber die Evidenz ist noch beobachtend. Der Mechanismus ist nicht geklärt, keine randomisierte Studie hat einen kausalen Zusammenhang bestätigt, und keine europäische oder Schweizer Gesundheitsbehörde empfiehlt die Gürtelrose-Impfung derzeit spezifisch zur Demenzprävention. Die Forschung ist es wert, verfolgt zu werden.
Die Diagnoselücke: warum 75 % der Fälle unerkannt bleiben
Dutzende Millionen Menschen haben Demenz und wissen es nicht. Die Gründe sind strukturell und kulturell.
Laut dem World Alzheimer Report 2024 betrachten 62 % der Gesundheitsfachpersonen Demenzsymptome als normalen Teil des Alterns. 35 % der Familien weltweit verbergen eine Diagnose vor anderen. 55 % der Hausärzte sagen, sie können Patienten nicht schnell genug an Spezialisten überweisen. Wenn Symptome vor dem 65. Lebensjahr auftreten, werden sie auf Stress, Depression oder Burnout geschoben.
Anders als bei Herz-Kreislauf-Erkrankungen oder Krebs ist Demenz-Screening kein Bestandteil der Standard-Vorsorge in den meisten Gesundheitssystemen, auch nicht in der Schweiz. Die Grundversicherung deckt keine kognitiven Risikobewertungen ab. Die meisten Menschen erhalten die Diagnose erst nach einem bereits erheblichen Abbau.
Die Kosten dieser Lücke sind konkret. Früherkennung ermöglicht Zugang zu krankheitsmodifizierenden Behandlungen, solange sie noch wirken. Sie schafft ein Zeitfenster für Lebensstilinterventionen, die am meisten bewirken, wenn sie früh einsetzen. Sie ermöglicht finanzielle und rechtliche Planung, bevor die kognitive Kapazität nachlässt. Sie macht Patienten für klinische Studien neuer Therapien geeignet. Späte Diagnose schliesst all diese Optionen.
Die wirtschaftlichen und menschlichen Kosten
Finanzielle Auswirkungen
Die globalen Kosten von Demenz betragen 1,3 Billionen Dollar pro Jahr an direkten und indirekten Kosten, mit einer Prognose von 2,8 Billionen Dollar bis 2030.
In den USA geben Medicare und Medicaid 231 Milliarden Dollar für demenzbezogene Versorgung aus. Demenzpatienten benötigen doppelt so viele jährliche Krankenhausbesuche wie nicht-demente Ältere, was 1'545 Notfallbesuche pro 1'000 Medicare-Leistungsempfänger pro Jahr entspricht.
Die Belastung pflegender Angehöriger
70 % der pflegenden Angehörigen berichten über erheblichen Stress bei der Koordination der Pflege. Über 50 % sagen, ihre eigene Gesundheit habe sich dadurch verschlechtert. 6 von 10 sind gleichzeitig berufstätig und arbeiten durchschnittlich 35 Stunden pro Woche. Die Personalfluktuation in der professionellen Demenzpflege erreicht 77 % bei häuslichen Pflegekräften und 99 % bei Pflegeheimassistenten.
Diese Zahlen machen den Fall für Prävention auch in rein wirtschaftlicher Hinsicht. Früherkennung ist eine finanzielle Priorität neben einer medizinischen.
[IMAGE: A person in their 50s walking briskly in an alpine setting, viewed from behind. Energetic, forward-looking. Morning light on a mountain path. Avoid anything that signals illness or limitation.]

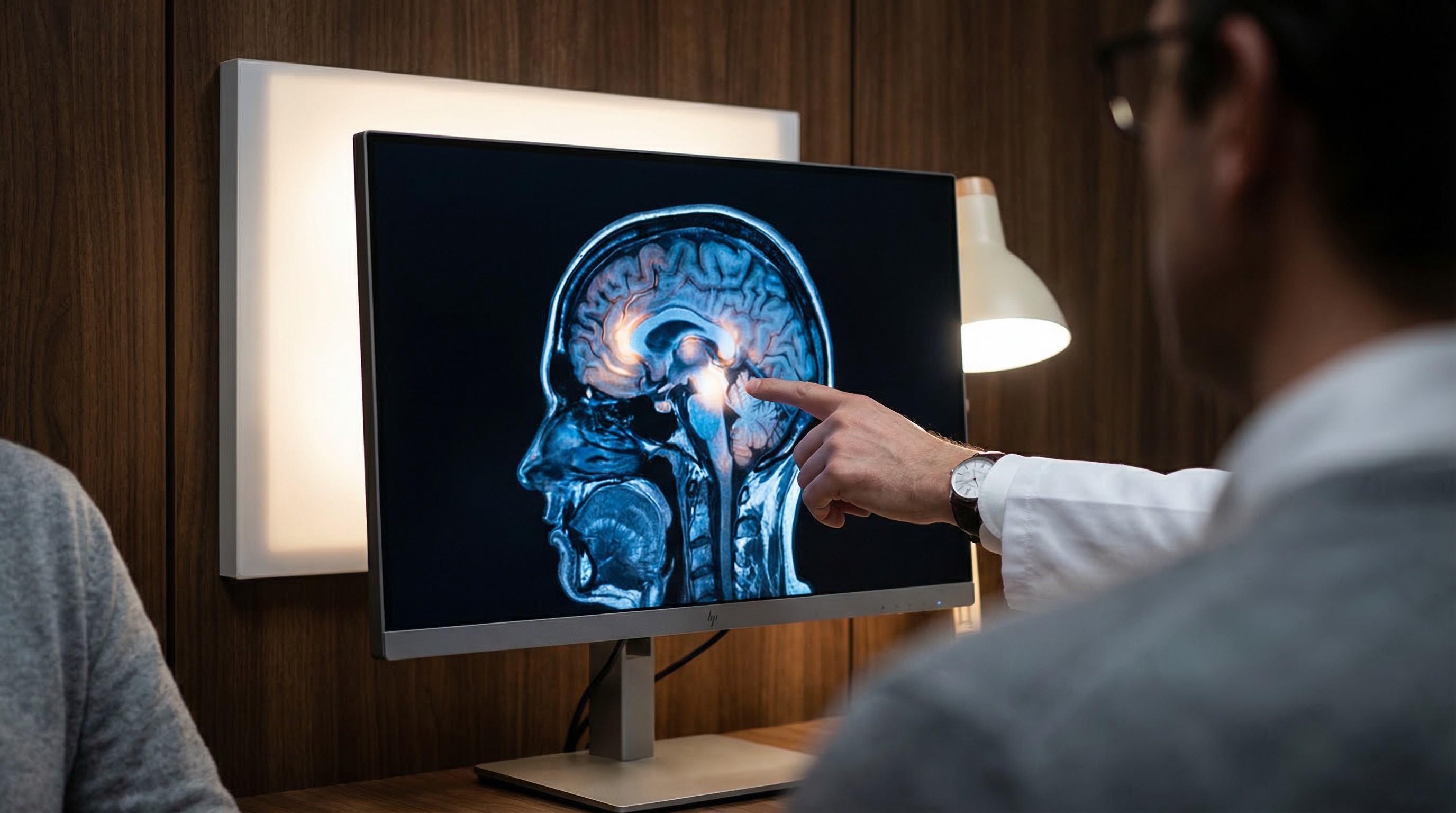
Wie Hirn-MRI und fortgeschrittene Bluttests Früherkennung ermöglichen
Auf Symptome zu warten ist eine verlierende Strategie. Wenn der Gedächtnisverlust offensichtlich ist, hat bereits erheblicher Hirnschaden stattgefunden. Zwei Instrumente können Probleme Jahre früher identifizieren.
Hirn-MRI
Ein hochauflösendes Hirn-MRI kann erkennen:
Hippocampusatrophie: Schrumpfung des Gedächtniszentrums im Gehirn, einer der frühesten strukturellen Marker für Alzheimer
Läsionen der weissen Substanz: Indikatoren für vaskuläre Schäden, die auf ein vaskuläres Demenzrisiko hinweisen können
Kortikale Ausdünnung: Muster von Hirngewebsverlust, die mit bestimmten Demenz-Subtypen verknüpft sind
Mikroblutungen und stille Infarkte: Hinweise auf zerebrovaskuläre Erkrankungen, die das Demenzrisiko erhöhen
Tumore und strukturelle Auffälligkeiten, die kognitive Symptome verursachen können, die nichts mit Neurodegeneration zu tun haben
Diese Veränderungen können Jahre bis Jahrzehnte vor Symptomen auftreten. Ein Basis-Hirn-MRI im mittleren Alter gibt Ihnen einen Referenzpunkt; zukünftige Scans werden mit diesem Vergleich wesentlich aussagekräftiger.
Fortgeschrittene Blut-Biomarker
Bluttests können heute folgendes beurteilen:
Entzündungsmarker: Chronisch systemische Entzündung wird zunehmend mit Neurodegeneration in Verbindung gebracht
Metabolische und kardiovaskuläre Risikofaktoren: Diabetes, hohes Cholesterin und Bluthochdruck sind alle modifizierbaren Faktoren – und wie die Evidenz zur vaskulären Demenz zeigt, ist deren Management eine der konkretesten Massnahmen für die Hirngesundheit
Neue Plasma-Biomarker: darunter p-tau217 und Neurofilament-Leichtkette (NfL), die für die frühe Alzheimer-Erkennung validiert werden
Stellen Sie sich Hirnbildgebung als Beurteilung der Hardware Ihres Körpers vor – den strukturellen Zustand des Gehirns selbst – und Blut-Biomarker als die Software-Ebene, die die zugrundeliegenden biochemischen Prozesse aufdeckt. Wie Dr. Anna Erat, Aheads ärztliche Gründungsberaterin, es formuliert: „Das Gehirn gibt weit weniger frühe Warnsignale als das Herz. Wenn jemand Probleme bemerkt, haben wir das Zeitfenster, in dem Intervention den grössten Effekt hat, oft schon überschritten. Strukturelle Hirnbildgebung im mittleren Alter dient dazu, Ihre Entwicklung zu verstehen – früh genug, um sie zu verändern."
Was Sie heute tun können
Demenz ist nicht unvermeidlich. Sie können nicht jedes Risiko eliminieren, aber es erheblich senken. Früher zu beginnen bedeutet mehr Nutzen aus jeder Intervention.
Einen Basisstatus erheben. Ein Ganzkörper-MRI einschliesslich Hirnbildgebung schafft einen strukturellen Referenzpunkt, den Sie über die Zeit verfolgen können.
Ihre Blutwerte bestimmen lassen. Erweiterte Bluttests, die Entzündungsmarker, metabolische Indikatoren und kardiovaskuläre Risikofaktoren abdecken, ergeben ein detailliertes biochemisches Bild der Hirngesundheit.
Kardiovaskuläre Risikofaktoren angehen. Bluthochdruck, Diabetes, hohes Cholesterin – alle modifizierbar, alle direkt mit Demenz verknüpft.
Körperlich aktiv bleiben. Über 150 Minuten moderate Bewegung pro Woche gehört zu den stärksten evidenzbasierten Interventionen.
Ihr Gehör schützen. Hörverlust im mittleren Alter ist der grösste einzelne modifizierbare Risikofaktor für Demenz. Lassen Sie sich testen; verwenden Sie Hörgeräte, wenn empfohlen.
Ihr Gehirn fordern. Lernen, soziale Interaktion und kognitive Herausforderung bauen kognitive Reserven auf.
Nicht auf Symptome warten. Wenn der Gedächtnisverlust spürbar ist, ist der Schaden bereits umfangreich.
Wie Ahead Health die kognitive Risikobewertung unterstützt
Ahead Health bietet umfassende Gesundheitsuntersuchungen für Menschen, die ein klares Bild ihres Risikos haben möchten, bevor Symptome auftreten – der Wechsel von reaktiv zu proaktiv, den die Schweizer Standard-Vorsorge nicht bietet.
Das Ahead Pro-Paket (CHF 3'549) umfasst ein Ganzkörper-MRI mit hochauflösender Hirnanalyse, erweiterte Bluttests, Hormon- und Vitaminscreening sowie eine KI-gestützte Auswertung durch Schweizer Fachärzte. Für einen breiteren Basisstatus deckt Ahead Advanced (CHF 2'490) das Ganzkörper-MRI zusammen mit einem Bluttest mit über 80 Biomarkern ab, der Entzündungsmarker, metabolische und kardiovaskuläre Indikatoren sowie neue neurodegeneration-relevante Biomarker umfasst. Die kardiovaskuläre Komponente des Bluttests ist hier besonders relevant: Bluthochdruck, erhöhtes Cholesterin, Insulinresistenz und Entzündungsmarker sind nicht nur Risikofaktoren für Herzerkrankungen – sie gehören zu den am besten beeinflussbaren Bestimmungsfaktoren des vaskulären Demenzrisikos.
Diese Untersuchungen ergänzen Ihren Hausarzt, statt ihn zu ersetzen. Die Ergebnisse gehen an Sie und, wenn Sie möchten, an Ihren Hausarzt – und geben ihm die Art detaillierter Basisdaten, die eine Standard-Grundversicherungsuntersuchung nicht liefert.
Mögliche Auffälligkeiten zu finden, solange sie klein und gut behandelbar sind, ist der beste Zeitpunkt dafür. Das ist der Sinn.
Zusatzversicherungen übernehmen unter Umständen einen Teil der Kosten. Die Zusatzversicherung „Pulse" von KPT erstattet bis zu CHF 1'500 für Ahead-Health-Leistungen.
Fazit
Demenz ist eine medizinische Erkrankung, keine Unvermeidlichkeit. Bis zu 45 % der Fälle hängen mit Faktoren zusammen, auf die Sie einwirken können. Das Zeitfenster für sinnvolle Intervention ist gross – aber nur, wenn Sie wissen, wo Sie stehen, bevor Symptome beginnen. Hirnbildgebung und fortgeschrittene Blut-Biomarker existieren genau dafür. Die Frage ist, ob Sie sie früh genug nutzen, damit es einen Unterschied macht.
FAQ
Kann Demenz verhindert werden?
Wie erkennt man die frühen Anzeichen von Demenz?
Ab welchem Alter sollte man mit dem Demenz-Screening beginnen?