FRÜHERKENNUNG
Bauchspeicheldrüsenkrebs: warum Früherkennung entscheidend ist

Geschrieben von
Nick Lenten

Überprüft von

Bauchspeicheldrüsenkrebs verläuft oft lange unbemerkt – und wird deshalb häufig erst spät erkannt. In der Schweiz werden jährlich rund 1’500 Personen diagnostiziert. Nur etwa 12 % überleben fünf Jahre.
Während sich die Überlebensraten bei vielen Krebsarten in den letzten Jahrzehnten deutlich verbessert haben, ist der Fortschritt beim Bauchspeicheldrüsenkrebs begrenzt geblieben. Der Hauptgrund: Die Erkrankung wird meist erst in einem fortgeschrittenen Stadium entdeckt.
Es gibt kein etabliertes Standardscreening. Frühe Symptome sind unspezifisch und werden leicht mit alltäglichen Beschwerden verwechselt. Zum Zeitpunkt der Diagnose hat sich der Krebs häufig bereits über die Bauchspeicheldrüse hinaus ausgebreitet.
Gleichzeitig eröffnen sich neue Möglichkeiten der Früherkennung. Ein Ganzkörper-MRI kann heute Auffälligkeiten der Bauchspeicheldrüse sichtbar machen, bevor Symptome auftreten – und bietet insbesondere Menschen mit erhöhtem Risiko die Chance, frühzeitig zu handeln.
Was ist Bauchspeicheldrüsenkrebs?
Die Bauchspeicheldrüse liegt hinter dem Magen und hat zwei zentrale Funktionen: Sie produziert Enzyme zur Verdauung der Nahrung und schüttet Hormone wie Insulin zur Blutzuckerregulierung aus. Krebs entsteht, wenn sich Zellen im Organ unkontrolliert vermehren und einen bösartigen Tumor bilden.
Etwa 90% der Fälle sind duktale Adenokarzinome des Pankreas (PDAC), die in den Zellen der Bauchspeicheldrüsengänge entstehen. Die Lage des Organs macht eine Erkennung wirklich schwierig. Tief im Bauchraum, geschützt durch andere Organe und grosse Blutgefässe, verbirgt die Bauchspeicheldrüse Tumoren gut. Sie wachsen still – ohne Symptome, bis sie in umliegendes Gewebe eingedrungen sind oder sich auf entfernte Stellen ausgebreitet haben.
Überlebensraten: die Zahlen sprechen für sich
Die 5-Jahres-Überlebensrate liegt zwischen 9% und 13% über alle Stadien
In der Schweiz überleben rund 12% der Patienten fünf Jahre nach der Diagnose
Eine Operation – die einzige potenziell kurative Behandlung – steht nur 15–20% der Patienten bei der Diagnosestellung zur Verfügung; die übrigen 80–85% werden zu spät diagnostiziert
Das durchschnittliche Diagnosealter liegt bei etwa 70–75 Jahren, wobei auch jüngere Menschen nicht verschont bleiben
Diese Zahlen spiegeln eine Spätdiagnose wider, keine unbehandelbare Biologie. Wenn Bauchspeicheldrüsenkrebs im Stadium I entdeckt wird – noch auf das Organ begrenzt – verbessert sich die Überlebenschance deutlich. Die Früherkennung ist die Variable, die darüber entscheidet, wer überlebt und wer nicht.
Zeichen und Symptome: worauf zu achten ist
Bauchspeicheldrüsenkrebs imitiert in frühen Stadien häufige, harmlose Beschwerden. Viele Patienten warten Wochen oder Monate, bevor sie einen Arzt aufsuchen.
Schmerzen im Oberbauch oder Rücken: ein dumpfer, anhaltender und oft gürtelförmiger Schmerz im Oberbauch, der häufig in den Rücken ausstrahlt und sich nach dem Essen oder beim Liegen verschlimmert.
Ikterus (Gelbfärbung von Haut und Augen): verursacht durch einen Tumor, der den Gallengang blockiert, oft begleitet von dunklem Urin, hellem Stuhl und Juckreiz.
Unerklärlicher Gewichtsverlust: deutlicher Gewichtsverlust ohne Änderung von Ernährung oder Sport.
Appetitverlust: plötzliches, anhaltendes Desinteresse am Essen.
Steatorrhö: fettige, hellgefärbte, übelriechende Stühle, verursacht durch unzureichende Produktion von Verdauungsenzymen durch die Bauchspeicheldrüse.
Neu aufgetretener Diabetes: eine plötzliche Diabetesdiagnose, insbesondere bei jemandem ohne typische Risikofaktoren, kann auf Bauchspeicheldrüsenkrebs hinweisen. Schätzungsweise 5–10% der Diabetiker in Industrienationen haben einen Typ-3c-Diabetes, der durch eine Bauchspeicheldrüsenerkrankung und nicht durch das metabolische Syndrom verursacht wird.
Müdigkeit: anhaltende Erschöpfung, die sich durch Ruhe nicht bessert.
Jede Kombination dieser Symptome – insbesondere neu aufgetretener Diabetes in Verbindung mit unerklärlichem Gewichtsverlust oder Bauchschmerzen – erfordert eine umgehende ärztliche Abklärung. Der Abstand zwischen einer heilbaren und einer unheilbaren Diagnose kann eine Frage von Wochen sein.
Risikofaktoren
Rauchen
Der grösste modifizierbare Risikofaktor. Raucher haben ein etwa doppelt so hohes Risiko, an Bauchspeicheldrüsenkrebs zu erkranken, als Nichtraucher; manche Studien nennen eine Erhöhung um 80%. Tabakkanzerogene schädigen die Bauchspeicheldrüsenzellen über Jahre kumulativ.
Alkoholkonsum
Mehr als 30 g Alkohol pro Tag (etwa zwei Bier oder drei Gläser Wein) ist mit einem moderat erhöhten Risiko verbunden. Starkes, anhaltlendes Trinken verursacht ausserdem eine chronische Pankreatitis, die selbst ein Risikofaktor ist.
Übergewicht und Adipositas
Schätzungsweise 15–18% der Bauchspeicheldrüsenkarzinome sind auf Übergewicht zurückzuführen, über Mechanismen der chronischen Entzündung und Insulinresistenz.
Typ-2-Diabetes
Langjähriger Typ-2-Diabetes (mehr als drei Jahre) erhöht das Risiko für Bauchspeicheldrüsenkrebs um das 1,5- bis 2-Fache. Die Beziehung verläuft in beide Richtungen: Diabetes kann Bauchspeicheldrüsenkrebs sowohl verursachen als auch durch ihn verursacht werden.
Chronische Pankreatitis
Eine chronische Entzündung der Bauchspeicheldrüse erhöht das Risiko je nach Dauer und Ursache um das 2- bis 6-Fache.
Familienanamnese und Genetik
Etwa 8% der Fälle weisen eine familiäre Komponente auf
BRCA1-Mutationsträger haben ein 2- bis 3-fach erhöhtes Risiko gegenüber der Allgemeinbevölkerung
Weitere Erbkrankheiten mit erhöhtem Risiko: BRCA2, Lynch-Syndrom, familiäres atypisches multiples Muttermal-Melanom (FAMMM) und familiäre adenomatöse Polyposis (FAP)
Alter
Das Risiko steigt nach dem 60. Lebensjahr deutlich an. Die meisten Diagnosen betreffen Menschen über 65.
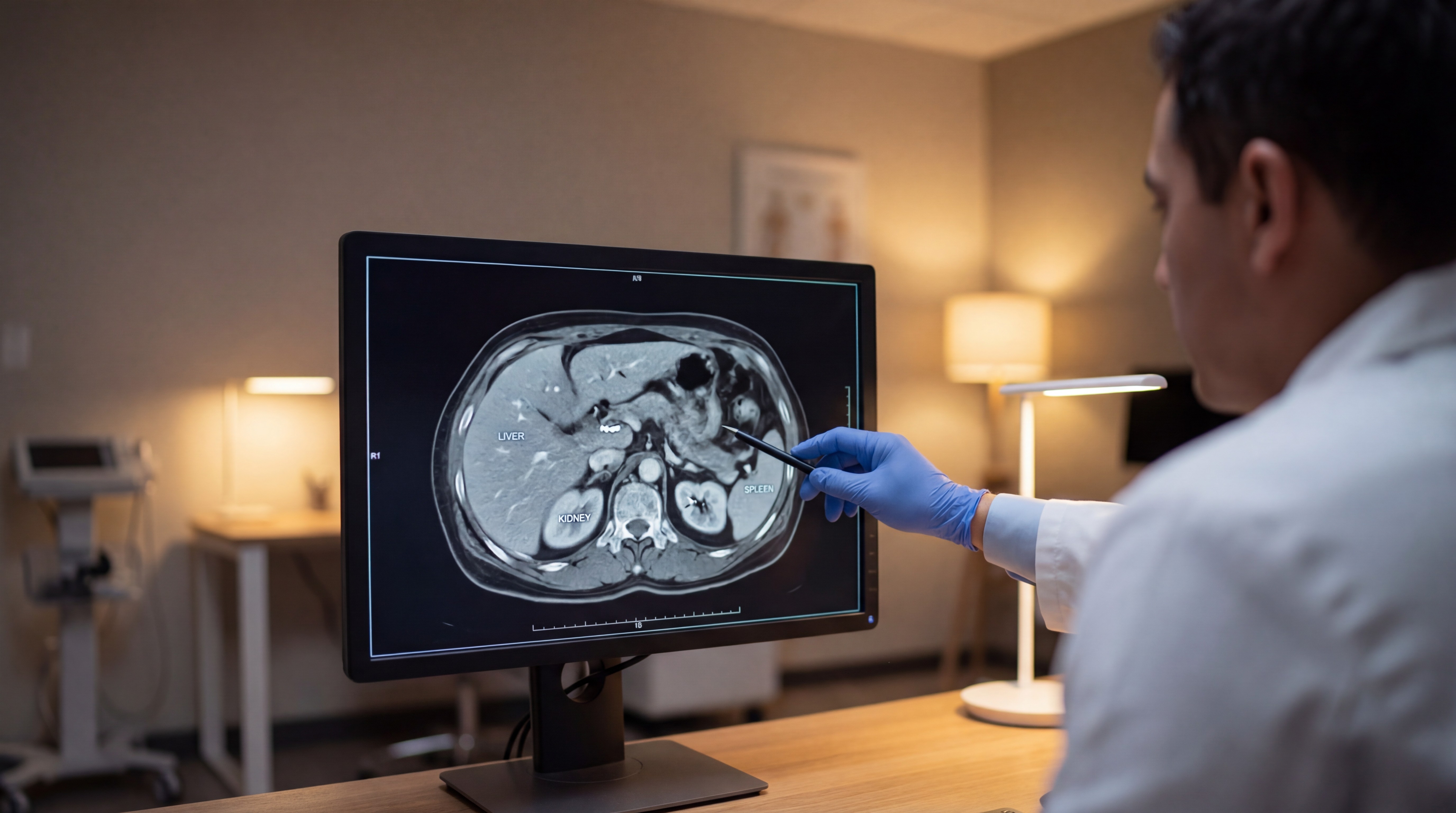
Diagnose
Es gibt kein bevölkerungsweites Screeningprogramm für Bauchspeicheldrüsenkrebs. Die Diagnose beginnt in der Regel erst nach dem Auftreten von Symptomen.
Bildgebung
Abdominaler Ultraschall: meist der erste Test. Nicht-invasiv, aber begrenzt bei der Darstellung kleiner, tief in der Bauchspeicheldrüse verborgener Tumoren.
CT-Scan: das Standardverfahren zur Stadieneinteilung von Bauchspeicheldrüsenkrebs, das detaillierte Querschnittsbilder liefert.
MRI: hochauflösende, strahlungsfreie Weichteilbildgebung, besonders nützlich zur Erkennung kleiner Läsionen und zur Beurteilung der Tumorbeziehung zu umliegenden Strukturen. Ein Ganzkörper-MRI kann Auffälligkeiten der Bauchspeicheldrüse erkennen, bevor sie Symptome verursachen.
PET-Scan: Ein radioaktiver Tracer markiert metabolisch aktive Krebszellen und zeigt, ob die Erkrankung bereits gestreut hat.
Blut- und Labortests
CA 19-9 ist der am häufigsten verwendete Tumormarker bei Bauchspeicheldrüsenkrebs. Er ist allein nicht beweisend, aber erhöhte Werte unterstützen eine Diagnose und helfen beim Monitoring des Therapieansprechens. Standard-Blutpanels, die Leberfunktion und Blutzucker abdecken, können ebenfalls auf eine Bauchspeicheldrüsenfunktionsstörung hinweisen.
Biopsie
Eine Gewebeprobe aus dem Verdachtstumor, die unter dem Mikroskop untersucht wird. Die einzige definitive Bestätigung von Bauchspeicheldrüsenkrebs.
Gentests
Bei Patienten mit Familiengeschichte oder bekannten erblichen Krebssyndromen können Mutationen in BRCA1, BRCA2, PALB2 und anderen Genen identifiziert werden. Die Ergebnisse leiten sowohl die Überwachung als auch die Therapie.
Behandlung
Was möglich ist, hängt vollständig vom Zeitpunkt der Diagnose ab.
Operation
Die einzige potenziell kurative Behandlung, die nur dann möglich ist, wenn der Tumor lokalisiert ist und keine grossen Blutgefässe infiltriert hat. Das häufigste Verfahren ist die Whipple-Operation (Pankreatikoduodenektomie), bei der der Pankreaskopf zusammen mit Teilen des Dünndarms, des Gallengangs und manchmal des Magens entfernt wird. Nur 15–20% der Patienten kommen bei der Diagnose dafür in Frage.
Chemotherapie
Vor der Operation (neoadjuvant) zur Tumorverkleinerung, nach der Operation (adjuvant) zur Vernichtung verbleibender Zellen und palliativ bei fortgeschrittenen Erkrankungen zur Verlangsamung des Fortschreitens und Verbesserung der Lebensqualität.
Strahlentherapie
Häufig in Kombination mit Chemotherapie (Chemoradiotherapie), insbesondere bei lokal fortgeschrittenen Krebserkrankungen, die nicht operativ entfernt werden können.
Palliativversorgung
Wenn eine Heilung nicht möglich ist, behandelt die Palliativversorgung Schmerzen, Ikterus, Verdauungsprobleme und Ernährung, um die Lebensqualität zu erhalten.
Was sich in der Forschung verändert
Mehrere Forschungslinien machen bedeutsame Fortschritte.
Bessere Bildgebung. Hochauflösende MRI und KI-gestützte Bildanalyse erkennen kleinere Läsionen und präkanzeröse Veränderungen früher als noch vor fünf Jahren.
Liquid Biopsies. Bluttests, die zirkulierende Tumor-DNA nachweisen, könnten Bauchspeicheldrüsenkrebs erkennen, bevor die Bildgebung eine sichtbare Masse zeigt.
Zielgerichtete Therapien. KRAS-Mutationen treten bei über 90% der Bauchspeicheldrüsenkrebsfälle auf. Forscher entwickeln Medikamente, die diese Mutationen direkt angreifen – ein potenzieller Wandel in der Behandlung der Erkrankung.
Immuntherapie. Bauchspeicheldrüsenkrebs hat bislang Immun-Checkpoint-Inhibitoren weitgehend widerstanden, aber Kombinationen mit anderen Behandlungen zeigen in klinischen Studien erste Erfolge.
KI-Diagnostik. Machine-Learning-Modelle, die auf Bilddaten trainiert wurden, erkennen Bauchspeicheldrüsenauffälligkeiten, die menschlichen Radiologen manchmal entgehen.
All diese Fortschritte teilen einen gemeinsamen Nenner: Je früher der Krebs gefunden wird, desto mehr können sie bieten.
Warum Früherkennung oft wichtiger ist als Behandlung
Jede Statistik zum Bauchspeicheldrüsenkrebs verweist auf das Timing. Im Stadium I steigen die Überlebensraten deutlich. Im Stadium III oder IV werden die Optionen schnell knapper.
Die Standardversorgung in der Schweiz ist reaktiv. Man geht zum Arzt, wenn etwas nicht stimmt. Beim Bauchspeicheldrüsenkrebs ist das Zeitfenster für eine kurative Behandlung oft bereits geschlossen, wenn etwas nicht stimmt. Das ist die Asymmetrie, die vorausschauendes Screening ausgleicht.
Wie Ahead Health die Früherkennung unterstützt
Ahead Health arbeitet nach einem anderen Prinzip: das Problem finden, bevor es sich ankündigt.
Aheads Ganzkörper-MRI liefert strahlenfreie Bildgebung des gesamten Körpers, einschliesslich Bauchspeicheldrüse und umliegenden Bauchorganen. Anders als Routineuntersuchungen kann es Pankreaszysten und -läsionen aufdecken, die präkanzerös sein können, strukturelle Auffälligkeiten in Bauchspeicheldrüse, Gallengängen und umliegendem Gewebe, sowie Massen, die noch zu klein sind, um Symptome zu verursachen, aber bedeutsam genug, um überwacht zu werden. Die vollständige Liste der Erkrankungen, auf die Ahead screent, finden Sie auf der Seite „Was wir erkennen".
Das Ahead Core-Paket (CHF 1'990) bietet das Ganzkörper-MRI und einen Gesundheitsbericht, der von in der Schweiz zugelassenen Ärzten überprüft wird – ein praktischer Ausgangspunkt für alle, die einen umfassenden Ausgangsbefund wünschen. Das Ahead Advanced-Paket (CHF 2'490) ergänzt dies um ein Blutpanel mit über 80 Biomarkern, das Stoffwechselmarker und Organfunktionsindikatoren abdeckt, die für die Pankreasgesundheit relevant sind, darunter Blutzucker, HbA1c und Leberenzyme, die auf eine frühe Bauchspeicheldrüsenfunktionsstörung hinweisen können.
Jeder Scan wird durch KI-gestützte Analyse unterstützt, die dem Medizinteam hilft, subtile Muster mit grösserer Präzision zu erkennen. Wie Dr. Anna Erat, medizinische Gründungsberaterin von Ahead, es formuliert: „Bei Bauchspeicheldrüsenkrebs sind die richtigen Fragen struktureller und metabolischer Natur: Was zeigt der Scan, und was sagen uns die Marker? Wir können beides beantworten – Jahre bevor Symptome auftreten." Bildgebung allein erzählt einen Teil der Geschichte; kombiniert mit Blutdaten wird das Bild deutlich vollständiger.
Screening ist besonders wichtig, wenn Sie einen oder mehrere erhöhte Risikofaktoren aufweisen: Familienanamnese für Bauchspeicheldrüsenkrebs, BRCA1- oder BRCA2-Mutationen, chronische Pankreatitis, langjähriger Typ-2-Diabetes, Raucheranamnese oder ein Alter über 50.
Auch ohne spezifische Risikofaktoren etabliert ein Ganzkörper-MRI einen Ausgangsbefund – eine Referenz, anhand derer zukünftige Scans selbst subtile Veränderungen im Zeitverlauf erkennen können.
Zusatzversicherer können einen Teil der Kosten übernehmen. KPT, CSS, AXA, Visana und Atupri erstatten je nach Vertragsbedingungen einen Teil der Kosten für Ahead-Health-Leistungen, teilweise bis zu CHF 1'500. Wie viel Sie erstattet bekommen und wie Sie eine Proformarechnung anfragen, erfahren Sie auf unserer Versicherungsseite.
Fazit
Die schlechten Prognosen beim Bauchspeicheldrüsenkrebs hängen vor allem damit zusammen, dass er meist spät erkannt wird. Die Erkrankung ist nicht grundsätzlich unbehandelbar – das Problem ist der Zeitpunkt der Diagnose. Wenn erste Symptome auftreten, ist das Zeitfenster für eine heilende Behandlung oft bereits verpasst. Ein Ganzkörper-MRI kann hier früher ansetzen: Es macht strukturelle Veränderungen sichtbar, bevor Beschwerden entstehen. Für Menschen mit erhöhtem Risiko ist gezielte Früherkennung ein konkreter Schritt, um früher Klarheit zu schaffen und rechtzeitig zu handeln.
Ahead Health ist ein Schweizer Unternehmen für präventive Gesundheitsversorgung und bietet Ganzkörper-MRI-Scans, erweiterte Bluttests und KI-gestützte Gesundheitseinblicke an. Mehr erfahren Sie auf aheadhealth.com.
FAQ
Wie hoch ist die Überlebensrate bei Bauchspeicheldrüsenkrebs?
Was sind die frühesten Symptome von Bauchspeicheldrüsenkrebs?
Gibt es eine Heilung für Bauchspeicheldrüsenkrebs?