FRÜHERKENNUNG
Fettleber: Symptome, Ursachen und Früherkennung

Geschrieben von
Nick Lenten

Überprüft von

Jeder dritte Erwachsene in Europa hat eine Fettleber. In der Schweiz ist das Bild ähnlich, ohne dass es die meisten wissen.
In den frühen Stadien zeigt die Erkrankung kaum Symptome – oft gar keine. Routineuntersuchungen erfassen sie selten. Eine Abklärung im Rahmen der Grundversicherung beinhaltet in der Regel keine Leberbildgebung, und einfache Bluttests übersehen frühe Fettablagerungen häufig.
Genau das ist das Problem. Unentdeckt kann eine Fettleber sich über Entzündung, Vernarbung und Zirrhose bis zu Leberkrebs oder Leberversagen entwickeln. Wird sie früh erkannt, ist sie in vielen Fällen durch Anpassungen des Lebensstils gut behandelbar.
Was ist eine Fettleber, wen betrifft sie, wie wird sie erkannt – und was können Sie dagegen tun?
Was ist eine Fettleber?
Eine Fettleber – medizinisch als steatotische Lebererkrankung (SLD) oder nach der internationalen Konsensusnomenklatur von 2023 als metabolisch assoziierte steatotische Lebererkrankung (MASLD) bezeichnet – bedeutet, dass sich überschüssiges Fett in den Leberzellen angesammelt hat. Eine gesunde Leber enthält sehr wenig Fett. Übersteigt der Fettanteil 5–10 % des Lebergewichts, spricht man von einer Fettleber.
Die Leber ist das grösste innere Organ des Körpers und steuert Stoffwechsel, Entgiftung, Proteinsynthese und Gallensaftproduktion. Fetteinlagerungen beeinträchtigen all diese Funktionen – oft ohne jedes äussere Anzeichen.
Zwei Typen: alkoholische und nicht-alkoholische Fettlebererkrankung
Alkoholische Fettlebererkrankung (AFLD)
Beim Alkoholabbau entsteht Acetaldehyd, ein giftiges Abbauprodukt, das Leberzellen schädigt und Entzündungen auslöst.
Das Risiko steigt deutlich bei 30–50 g Alkohol täglich über fünf oder mehr Jahre
Bis zu 90% der Menschen, die täglich mehr als 60 g konsumieren, entwickeln ein frühes AFLD-Stadium
Europa weist die weltweit höchste Prävalenz alkoholbedingter Lebererkrankungen auf
Das Fortschreiten verläuft von Steatohepatitis über Fibrose bis zur Zirrhose
Nicht-alkoholische Fettlebererkrankung (NAFLD) / MASLD
NAFLD ist die häufigste chronische Lebererkrankung in Industrienationen und betrifft Menschen, die wenig oder keinen Alkohol trinken. Sie steht in engem Zusammenhang mit Adipositas, Insulinresistenz und Typ-2-Diabetes.
Etwa 40% der Männer und 26% der Frauen sind betroffen
Bis zu 90% der Menschen mit Adipositas entwickeln eine NAFLD; bei Typ-2-Diabetes liegt die Prävalenz bei 55–70%
Jedes dritte Kind mit Adipositas hat die Erkrankung bereits
Frauen mit polyzystischem Ovarialsyndrom (PCOS) sind besonders gefährdet: 50–70% zeigen Anzeichen einer NAFLD
Sie kann zur nicht-alkoholischen Steatohepatitis (NASH) – heute metabolisch assoziierte Steatohepatitis (MASH) genannt – fortschreiten, einer schwerwiegenderen Entzündungsform
Wie die Erkrankung fortschreitet
Eine Fettleber folgt einem gut dokumentierten Verlauf. Jedes Stadium ist schwieriger rückgängig zu machen als das vorherige.
Stadium 1: Einfache Steatose. Fett sammelt sich in den Leberzellen an, ohne nennenswerte Entzündung oder Schädigung. Mit Lebensstiländerungen vollständig reversibel. Die meisten Menschen spüren nichts.
Stadium 2: Steatohepatitis (NASH oder ASH). Die Leber entzündet sich, die Zellen erleiden Schäden. In vielen Fällen noch reversibel, aber das Zeitfenster für eine einfache Erholung wird kleiner.
Stadium 3: Fibrose. Wiederkehrende Entzündungen ersetzen gesundes Gewebe durch Narbengewebe. Die Leberfunktion nimmt messbar ab. Bei aggressivem Eingreifen kann eine teilweise Rückbildung noch möglich sein.
Stadium 4: Zirrhose. Schwere, weitflächige Vernarbung. Weitgehend irreversibel. Komplikationen umfassen portale Hypertonie, Flüssigkeitsansammlungen und kognitive Beeinträchtigungen. Im zirrhotischen Gewebe kann sich ausserdem ein hepatozelluläres Karzinom – Leberkrebs – entwickeln, eine der weltweit am schnellsten wachsenden Krebsarten.
Stadium 5: Leberversagen. Wenn die Zirrhose fortschreitet, stellt die Leber ihre Funktion ein. Eine Transplantation wird zur einzigen Option.
Die Stadien 1 und 2 sind weitgehend reversibel. Das ist das entscheidende Argument für eine Früherkennung.
Symptome: worauf zu achten ist
Die Fettleber gilt aus gutem Grund als „stille" Erkrankung. Was Symptome nicht erkennen, erfasst eine Untersuchung.
Frühstadium (oft kaum wahrnehmbar oder symptomlos)
Anhaltende Müdigkeit und allgemeines Unwohlsein
Leichter Druck oder Unbehagen im rechten Oberbauch
Gelegentlicher Appetitverlust
Konzentrationsschwierigkeiten
Fortgeschrittenes Stadium
Wenn Fibrose oder Zirrhose einsetzen, werden die Anzeichen deutlicher:
Anhaltende Bauchschmerzen und Übelkeit
Ikterus (Gelbfärbung von Haut und Augen)
Dunkler Urin und heller Stuhl
Bauchschwellung durch Flüssigkeitsansammlung (Aszites)
Verwirrtheit oder veränderte Bewusstseinslage (hepatische Enzephalopathie)
Neigung zu blauen Flecken und verlängerter Blutungszeit
Rascher, unerklärlicher Gewichtsverlust und Muskelschwund
Jedes dieser fortgeschrittenen Symptome erfordert sofortige ärztliche Abklärung.
Ursachen und Risikofaktoren
Ernährung
Eine westliche Ernährung mit viel verarbeiteten Lebensmitteln, raffinierten Kohlenhydraten und zuckerhaltigen Getränken ist einer der stärksten Treiber. Fruktose – insbesondere aus gesüssten Getränken – ist besonders schädlich, da die Leber das primäre Organ für ihren Abbau ist. Rotes Fleisch fördert chronische Entzündungen und beschleunigt die Schädigung.
Körpergewicht
Der BMI steht in einem direkten, dosisabhängigen Zusammenhang mit dem Fettleberrisiko:
BMI bis 22: geringes Grundrisiko
BMI ab 24,5: Risiko verdoppelt sich in etwa
BMI ab 28,6: Risiko erhöht sich um das Sechsfache
Eine Fettleber kann auch bei normalem BMI entstehen – die sogenannte „schlanke NAFLD" – bedingt durch genetische Veranlagung oder viszerale Fettverteilung. Der BMI allein ist kein ausreichendes Screeninginstrument.
Körperliche Inaktivität
Bewegungsmangel ist ein unabhängiger Risikofaktor. Täglich acht oder mehr Stunden zu sitzen erhöht das Risiko deutlich – unabhängig von Ernährung, Gewicht oder Bewegungsgewohnheiten.
Alkohol
Ein anhaltender Konsum von 30–50 g täglich über Jahre ist der Haupttreiber von AFLD. Zum Vergleich: 20 g Alkohol entsprechen etwa einem grossen Bier, einem Glas Wein oder einem Schnaps.
Medikamente
Mehrere Medikamentenklassen können eine Fettleber auslösen oder verschlimmern: Kortikosteroide, Tamoxifen, Irinotecan und bestimmte antiretrovirale Medikamente.
Weitere Faktoren
Chronische Hepatitis C kann unabhängig davon Fetteinlagerungen in der Leber verursachen. Genetische Varianten (insbesondere im PNPLA3-Gen) erhöhen die Anfälligkeit erheblich. Hormonelle Ungleichgewichte – PCOS, Hypothyreose und andere endokrine Störungen – erhöhen das Risiko.
Diagnose
Da eine Fettleber im Frühstadium keine Symptome verursacht, stützt sich die Diagnose auf Laborwerte und Bildgebung.
Bluttests und Leberfunktionswerte
Ein umfassendes Blutbild ist der übliche Ausgangspunkt:
Leberenzyme: GGT, AST, ALT – erhöhte Werte deuten auf Leberzellschäden hin
Lipidprofil: Triglyzeride, Gesamtcholesterin, HDL, LDL
Nüchternglukose und HbA1c: Insulinresistenz und Diabetesrisiko
Blutbild: allgemeiner Gesundheitszustand, Ausschluss anderer Erkrankungen
Hepatitis-B- und -C-Screening: Ausschluss viraler Ursachen
Eisenstoffwechselwerte: Ausschluss einer hereditären Hämochromatose
Der Fatty-Liver-Index (FLI)
Der Fatty-Liver-Index ist ein validiertes Screeninginstrument, das vier Messwerte kombiniert: BMI, Taillenumfang, GGT-Spiegel und Triglyzeridwerte. Ein FLI unter 30 schliesst eine Fettleber mit hoher Sicherheit aus; ein Wert über 60 weist stark darauf hin. Er eignet sich gut als erster Screeningschritt.
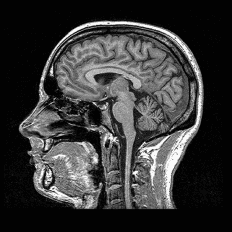
Bildgebung: Ultraschall, Elastographie und MRI
Ultraschall: weit verbreitet und nicht-invasiv, aber begrenzt. Frühstadien können übersehen werden, und eine zuverlässige Unterscheidung zwischen Stadien ist schwierig.
Elastographie (ultraschall- oder MRI-basiert): misst die Lebersteifigkeit, die mit dem Fibroseschweregrad korreliert. Ein deutlicher Fortschritt gegenüber dem Standard-Ultraschall.
MRI: die genaueste nicht-invasive Methode zur Erkennung und Quantifizierung von Leberfett. Sie identifiziert eine Fettleber in frühesten Stadien und differenziert präzise zwischen den Krankheitsstadien.
Leberbiopsie
Eine Nadelentnahme von Lebergewebe bleibt der definitive diagnostische Goldstandard. Sie ist invasiv, birgt Verfahrensrisiken und wird auf Fälle beschränkt, in denen nicht-invasive Methoden kein eindeutiges Ergebnis liefern.
Behandlung und Rückbildung
Es gibt keine zugelassenen Medikamente speziell für die Fettleber, obwohl die klinische Forschung zu GLP-1-Rezeptoragonisten Fortschritte macht. Eine Lebensstiländerung bleibt der wirksamste, evidenzbasierte Ansatz.
Ernährung spielt die wichtigste Rolle
Hohe Proteinzufuhr: 60 g Molkenprotein täglich reduzierten in klinischen Studien den Leberfettpegel in nur vier Wochen um 20%
Lebensmittel mit niedrigem glykämischen Index: Hülsenfrüchte, Vollkornprodukte, Nüsse, Samen und Gemüse stabilisieren den Blutzucker
Omega-3-Fettsäuren: fettreicher Fisch (Lachs, Makrele, Sardinen), Walnüsse, Leinsamen, Olivenöl und Avocados reduzieren Leberentzündungen
Ballaststoffreiche Lebensmittel: unterstützen die Darmgesundheit und reduzieren die metabolische Belastung der Leber
Strukturiertes Essverhalten: drei ausgewogene Mahlzeiten täglich mit Abständen von mindestens 5 Stunden; wenig Snacking
Meiden oder einschränken: zuckerhaltige Getränke, raffinierte Kohlenhydrate, verarbeitete Lebensmittel, übermässig rotes Fleisch und gesättigte Fette.
Bewegung
Körperliche Aktivität reduziert Leberfett messbar, auch ohne grossen Gewichtsverlust:
150 Minuten moderate Bewegung pro Woche reduzieren Leberfett deutlich
Eine Kombination aus Ausdauer- und Krafttraining erzielt die besten Ergebnisse
Veränderungen des Leberfettgehalts können bereits nach vier Wochen sichtbar sein
Gewichtsreduktion
Ein Gewichtsverlust von 7–10% des Körpergewichts fördert die Leberregeneration und reduziert den Fettgehalt deutlich. Selbst 3–5% Verlust bringen messbare Vorteile. Eine nachhaltige, schrittweise Abnahme ist wirksamer als eine Crash-Diät.
Alkohol
Bei AFLD ist vollständige Abstinenz notwendig und oft ausreichend, um die Erkrankung im Frühstadium zu stoppen oder rückgängig zu machen. Bei NAFLD reduziert eine Einschränkung die zusätzliche metabolische Belastung einer bereits beeinträchtigten Leber.
Behandlung von Grunderkrankungen
Eine optimierte Blutzuckerkontrolle bei Typ-2-Diabetes reduziert Leberfett. Die Behandlung erhöhter Cholesterin- und Triglyzeridwerte unterstützt die Erholung. Die Behandlung von Insulinresistenz durch Ernährungs- und pharmakologische Massnahmen verbessert die allgemeine Stoffwechselfunktion.
Komplikationen bei unbehandelter Erkrankung
Eine Fettleber ist eine systemische Stoffwechselerkrankung mit Folgen weit über die Leber hinaus:
Herz-Kreislauf-Erkrankungen: Herzinfarkt, Schlaganfall und koronare Herzerkrankung sind führende Todesursachen bei NAFLD-Patienten
Typ-2-Diabetes: Eine Fettleber ist sowohl Folge als auch Beschleuniger von Insulinresistenz
Chronische Nierenerkrankung: Leber- und Nierenfunktion sind eng miteinander verknüpft
Obstruktives Schlafapnoe-Syndrom: stark mit NAFLD assoziiert
Gallensteinbildung: veränderte Gallenzusammensetzung erhöht das Risiko für Gallenblasenerkrankungen
Metabolisches Syndrom: eine Kombination von Erkrankungen, die das kardiovaskuläre und metabolische Risiko vervielfacht
Wie Ahead Health eine Fettleber früh erkennt
Die Standardversorgung in der Schweiz beinhaltet keine Leberbildgebung als Teil von Routineuntersuchungen. Die Grundversicherung deckt einfache Leberwertbestimmungen ab, die aber frühzeitige Fetteinlagerungen häufig übersehen – und sie sagen nichts über den strukturellen Zustand des Organs aus. Wenn in der Routine-Labordiagnostik Auffälligkeiten auftauchen, läuft die Erkrankung oft bereits seit Jahren.
Bei Ahead Health werden zwei sich ergänzende Methoden kombiniert: MRI-Bildgebung als Hardware-Schicht und umfassende Blutanalyse als Software-Schicht.
Das Ahead Advanced-Paket (CHF 2'490) verbindet Aheads Ganzkörper-MRI – die beste nicht-invasive Methode zur Quantifizierung von Leberfett – mit einem Blutpanel mit über 80 Biomarkern, das alle wichtigen Leberfunktionswerte abdeckt: GGT, AST, ALT, Lipidprofile, Nüchternglukose, HbA1c und mehr. Kombiniert mit biometrischen Messungen liefern diese Werte den Fatty-Liver-Index und ein vollständiges Stoffwechselrisikoprofil. Alle Ergebnisse werden von in der Schweiz zugelassenen Ärzten überprüft, unterstützt durch KI-gestützte Analyse, die Muster erkennt, die genauere Aufmerksamkeit erfordern.
Kein einzelner Marker erzählt die ganze Geschichte. Die Kombination aus Bildgebung und Blutdaten ergibt ein Bild, das keiner der beiden Methoden allein liefern kann.
Potenzielle Probleme zu finden, solange sie klein und behandelbar sind – das ist der richtige Zeitpunkt. In Stadium 1 oder 2 ist eine Umkehr noch vollständig erreichbar. Später nicht mehr.
Zusatzversicherer können einen Teil der Kosten übernehmen. KPT, CSS, AXA, Visana und Atupri erstatten je nach Vertragsbedingungen einen Teil der Kosten für Ahead-Health-Leistungen, teilweise bis zu CHF 1'500. Wie viel Sie erstattet bekommen und wie Sie eine Proformarechnung anfragen können, erfahren Sie auf unserer Versicherungsseite.
Fazit
Eine Fettleber ist weit verbreitet, verläuft meist unbemerkt und ist gut behandelbar – vorausgesetzt, sie wird früh erkannt. Jeder dritte Erwachsene in Europa ist betroffen. Der Schaden entwickelt sich über Jahre hinweg still, lange bevor erste Symptome auftreten. Wird die Erkrankung im Rahmen der Standardversorgung entdeckt, ist das Zeitfenster für eine einfache Umkehr oft bereits verpasst. Gezielte Vorsorge – etwa durch ein Leber-MRI in Kombination mit einem detaillierten Bluttest – ist ein praktischer Weg, frühzeitig Klarheit zu schaffen und gegenzusteuern.
FAQ
Was ist eine Fettleber?
Was sind die ersten Anzeichen einer Fettleber?
Kann eine Fettleber rückgängig gemacht werden?